緑内障の症状
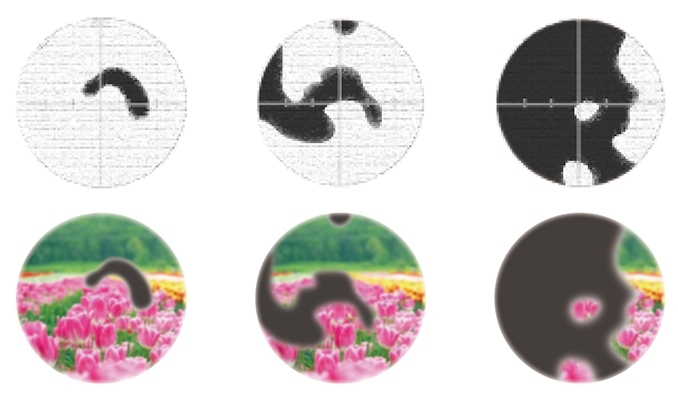
視神経が圧迫され、視野(見える範囲)が狭くなっていく疾患を緑内障と言います。視神経は、眼で見た情報を脳に伝える大事や役割をしています。網膜で感じた光を脳で認識できるのも、視神経があるからです。視神経は、120万本ほどの神経線維の束となっていますが、それも加齢とともに少しずつ減少していきます。この視神経は、通常ゆっくり減少するため視野が欠けることはありませんが、緑内障の患者様においては減少スピードが速く、視野が欠けていくという症状をもたらします。
初期症状は、両目もしくは片目に暗点(見えない点)ができます。この初期の段階では見えている(問題のない)側で補うために、なかなか見えにくいと自覚することはありません。しかし、徐々に暗点が広がり、日常生活にも支障を及ぼし、さらに悪化すると失明の恐れがあります。ゆっくり進行するため、気付いたときには病状がかなり進行しているケースが多く見られます。
緑内障の原因
原因が明らかではありませんが、主な起因としては眼圧が高いということです。眼圧は、眼の硬さのことを指し、10~20mmHg(欧米においては21mmHgの記載文献も多いが、日本人の正常上限は20mmHg)が正常値の範囲となります。この正常値を超えると視神経が圧迫されて障害を起こしやすくなります。また、眼軸長が長くなるとともに視神経が障害されることから、強い近視の方に緑内障が多いとも言われています。そのほかの原因としては、加齢・遺伝的要因・視神経の血行不良などが挙げられます。
緑内障のタイプ
眼圧が正常のタイプ(正常眼圧緑内障)
日本人に多いのがこのタイプです。視神経が耐えられる眼圧は人によって異なります。正常値内でも視神経がそれに耐えられない場合、神経線維の減るスピードが早くなってしまう状態となります。これを正常眼圧緑内障と言い、緑内障全体のおよそ70%がこの正常眼圧緑内障と言われています。健診などで測定しても眼圧の異常値が出ないのと、初期症状がほとんどないため、見つかりにくいタイプの緑内障と言われています。
房水の通り道が狭いタイプ(原発閉塞隅角緑内障)
房水と言われる眼内を循環している液体量によって眼圧が決まります。房水の通り道である隅角が狭いと、房水が眼の外に排出されずそのまま眼内に房水が溜まってしまうと眼圧が上がります。急性閉塞隅角緑内障は、急激に眼圧が上昇する急性緑内障発作と言われ、激しい眼痛・頭痛・吐き気の症状が現れます。あまりにも激しい症状のため、内科を受診することもあります。放置してしまうと視神経障害が急激に進行するので、眼圧を下げる治療を緊急で行います。一方、慢性閉塞隅角緑内障は、ゆっくりと眼圧が上昇するので気付きにくいという特徴があります。自覚症状が現れたころには、かなり病状が進行して視野障害が酷くなっていることがあります。
房水の出口が目詰まりしているタイプ(原発開放隅角緑内障)
房水の通り道の隅角は広いのに、隅角にある繊維柱帯(房水の出口)が詰まって房水が排出できないタイプを原発開放隅角緑内障と言います。
ほかの病気に伴って起こるタイプ(続発緑内障)
糖尿病網膜症・ぶどう膜炎・硝子体出血・ステロイド点眼・内服・外傷など、ほかの疾患に伴って発症するタイプの緑内障です。
発達緑内障
うまれつき隅角異常があり、眼圧が上昇してしまう緑内障を発達緑内障と言います。乳幼児に発症する場合と、成長に伴ってゆっくり発症する場合があります。
緑内障の検査

眼圧検査
当院では、以下の眼圧計を用いて検査を行っています。
非接触型眼圧計
眼が空気に触れたときに角膜がどれぐらいへこんだかどうかで、眼圧を測ります。眼に力が入ったり、まつげが当たったりすると数値が高く出てしまう場合があります。
ゴールドマン眼圧計
非接触型眼圧計に比べて精度が高い検査で、点眼麻酔後にプラスチック製のチップを角膜に当てて測っていきます。
細隙灯顕微鏡検査
目に光を当てて拡大して観察します。角膜や前房の深さ、白内障などほかの疾患の有無を調べます。
眼底検査
通常、視神経乳頭には凹みがありますが、その凹みが大きい場合と緑内障の可能性があります。眼底検査では、視神経乳頭を精密に観察して緑内障の有無を調べます。そのほか、網膜など視野障害を来たす病変など、ほかの疾患がないかを調べます。
隅角検査
点眼麻酔後、眼に鏡がついた特殊レンズを乗せて検査を行います。隅角が広いのか、狭いのか、癒着していないか、炎症跡がないかを調べます。
OCT(眼底三次元画像解析)・眼底写真
網膜の厚さや断面を調べられる機械がOCTです。神経線維の層が薄い状態が緑内障です。この神経線維の層を測定して、視野検査の結果と比較します。眼底写真は、視神経の形状・ほかの網膜疾患がないかを調べます。OCTと眼底写真とだいたい10分ほどで終了します。
視野検査
視野が狭い部分・感度が低下している部分の有無を調べます。片目をかくして、ドーム状の機械をのぞくと、大小いろいろ・明るさも様々な光が出てくるので、光が見えたらボタンを押していく検査です。左右それぞれ10分ほどかかります。
緑内障の治療
緑内障の治療は、現在のところ完治させる治療法はなく、これ以上見えない視野を広げないように進行を遅らせる、あるいは予防する治療を行います。緑内障のすべてのタイプにおいて用いられる治療方法は、眼圧を下げるということです。眼圧を下げる治療として、目薬が基本となりますが、目薬でも改善が見られない場合はレーザー治療や手術治療を検討していきます。
薬物療法
現在、眼圧を下げる目薬は、房水の産生量を少なくするもの、房水の排出を促すもの、2種類が配合されたものなど、10種類以上もあります。1種類の目薬で効果が見られない場合は、2種類以上を組み合わせて処方します。それでも眼圧が下がらない場合や、副作用がある場合は、内服薬を使用します。急性緑内障発作の場合は、急いで眼圧を下げなければならないので、点滴治療も行います。
緑内障で心がけたいこと
40歳以上のおよそ17人に1人が緑内障にかかっています。緑内障を放置してしまうと、失明の恐れがあるため、早期発見と早期治療は欠かせません。緑内障は、早期の適切な治療によって、生きている間に必要な視野と視力を維持することが可能な病気です。健診などで緑内障の疑いを指摘された場合は、速やかに眼科を受診してください。現在の医療は非常に進歩していて、緑内障にかかっても不自由なく過ごせる方がたくさんいます。これ以上、緑内障を進行させないためにも、定期的な通院と医師の指示に基づき、点眼が重要です。緑内障にかかったからといって、悲観的にならず、前向きに健康的な生活を送ることも非常に大切です。バランスのとれた食事や適度な運動、過度のストレスを避けることが重要です。緑内障でお悩みの方は、ささいなことでも構いません、当院にお気軽にご相談ください。





